Синдром поликистозных яичников
- Сен
- 22
- Posted by Фенлинь Чэнь
- Posted in Blog, каталог статей
Синдром поликистозных яичников (СПКЯ, известный также как синдром Штейна—Левенталя) — полиэндокринный синдром, сопровождающийся нарушениями функции яичников (отсутствием или нерегулярностью овуляции, повышенной секрецией андрогенов и эстрогенов), поджелудочной железы (гиперсекреция инсулина), коры надпочечников (гиперсекреция надпочечниковых андрогенов), гипоталамуса и гипофиза.
Определения
Существуют два наиболее употребительных в клинической практике определения синдрома поликистозных яичников.
Первое определение выработано в 1990 году консенсусом экспертной комиссии, сформированной Американским Национальным институтом здравоохранения (NIH). Согласно этому определению, пациентке должен быть поставлен диагноз поликистоза яичников, если у неё одновременно присутствуют:
- Симптомы избыточной активности или избыточной секреции андрогенов (клинические и/или биохимические);
- Олигоовуляция или ановуляция
и если при этом исключены другие причины, способные вызывать поликистоз яичников.
Второе определение сформулировано в 2003 году консенсусом европейских экспертов, сформированным в Роттердаме[1]. По этому определению, диагноз ставится, если у пациентки присутствуют одновременно любые два из трёх следующих признаков:
- Симптомы избыточной активности или избыточной секреции андрогенов (клинические или биохимические);
- Олигоовуляция или ановуляция;
- Поликистозные яичники при ультразвуковом исследовании органов брюшной полости
и если при этом исключены другие причины, могущие вызывать поликистоз яичников.
Роттердамское определение значительно шире и включает в группу страдающих этим синдромом значительно больше пациенток. В частности, оно включает в себя и пациенток без клинических или биохимических признаков избытка андрогенов (поскольку обязательными являются любые два из трёх признаков, а не все три), в то время как в американском определении избыточная секреция или избыточная активность андрогенов является обязательным условием для диагноза поликистоза яичников. Критики Роттердамского определения утверждают, что находки, полученные при изучении пациенток с избытком андрогенов, не обязательно могут быть экстраполированы на пациенток без симптомов избытка андрогенов[2][3].
[править] Симптомы
Общие симптомы поликистоза яичников следующие:
- Олигоменорея, аменорея — нерегулярные, редкие менструации или полное отсутствие менструаций; те менструации, которые всё же происходят, могут быть патологически скудными или, напротив, чрезмерно обильными, а также болезненными;
- Бесплодие, обычно являющееся результатом хронической ановуляции или олигоовуляции (полного отсутствия овуляций либо овуляция происходит не в каждом цикле);
- Повышенные уровни в крови андрогенов (мужских гормонов), в особенности свободных фракций тестостерона, андростендиона и дегидроэпиандростерона сульфата, что вызывает гирсутизм и иногда маскулинизацию[4];
- Центральное ожирение — «паукообразное» или «в форме яблока» ожирение по мужскому типу, при котором основная масса жировой ткани концентрируется внизу живота и в брюшной полости;
- Андрогенная алопеция (существенное облысение или выпадение волос по мужскому типу с залысинами по бокам лба, на макушке, происходящее из-за нарушения гормонального баланса);
- Угревая сыпь, жирная кожа, себорея;
- Акантоз (тёмные пигментные пятна на коже, от светло-бежевого до тёмно-коричневого или чёрного);
- Акрохордоны (кожные складки) — мелкие складки и морщинки кожи;
- Появление стрий (полос растяжения) на коже живота, бёдер, ягодиц, в результате быстрой прибавки массы тела на фоне гормонального дисбаланса;
- Длительные периоды симптомов, напоминающих симптомы предменструального синдрома (отёки, колебания настроения, боль внизу живота, в пояснице, боли или набухание молочных желёз);
- Ночные апноэ — остановки дыхания во сне, приводящие к частым ночным пробуждениям больной;
- Депрессия, дисфория (раздражительность, нервозность, агрессивность), нередко сонливость, вялость, апатия, жалобы на «туман в голове».
- Множественные кисты яичников. Сонографически они могут выглядеть как «жемчужное ожерелье», скопление белёсых пузырьков или «косточки фрукта», рассеянные по всей ткани яичников;
- Увеличение размеров яичников в 1,5—3 раза за счёт возникновения множества мелких кист;
- Утолщённая, гладкая, жемчужно-белая наружная поверхность (капсула) яичников;
- Утолщённый, гиперплазированный эндометрий матки — результат длительного избытка эстрогенов, не сбалансированного адекватными прогестероновыми влияниями;
- Хроническая боль внизу живота или в пояснице, в тазовой области, вероятно вследствие сдавления органов малого таза увеличенными яичниками или вследствие гиперсекреции простагландинов в яичниках и эндометрии; точная причина хронической боли при поликистозе яичников неизвестна;
- Повышенный уровень ЛГ или повышенное соотношение ЛГ/ФСГ: при измерении на 3-й день менструального цикла соотношение ЛГ/ФСГ оказывается больше 1:1;
- Пониженный уровень глобулина, связывающего половые стероиды;
- Гиперинсулинемия (повышенный уровень инсулина в крови), нарушение толерантности к глюкозе, признаки инсулинорезистентности тканей при тестировании по методу сахарной кривой[5].
Точные причины развития синдрома неизвестны, однако большое значение придается патологическому снижению инсулин-чувствительности периферических тканей, прежде всего жировой и мышечной ткани (развитию их инсулинорезистентности) при сохранении инсулин-чувствительности ткани яичников. Возможна также ситуация патологически повышенной инсулин-чувствительности ткани яичников при сохранении нормальной чувствительности к инсулину периферических тканей.
В первом случае, как следствие инсулинорезистентности организма, возникает компенсаторная гиперсекреция инсулина, приводящая к развитию гиперинсулинемии. А патологически повышенный уровень инсулина в крови приводит к гиперстимуляции яичников и повышению секреции яичниками андрогенов и эстрогенов и нарушению овуляции, поскольку яичники сохраняют нормальную чувствительность к инсулину.
Во втором случае уровень инсулина в крови нормален, однако реакция яичников на стимуляцию нормальным уровнем инсулина патологически повышена, что приводит к тому же самому результату — гиперсекреции яичниками андрогенов и эстрогенов и нарушению овуляции.
Патологическая инсулинорезистентность тканей, гиперинсулинемия и гиперсекреция инсулина при поликистозе яичников часто (но не всегда) бывают следствием ожирения или избыточной массы тела. Вместе с тем эти явления и сами могут приводить к ожирению, так как эффектами инсулина являются повышение аппетита, повышение отложения жира и уменьшение его мобилизации.
В патогенезе поликистоза яичников придают значение также нарушениям регулирующих гипоталамо-гипофизарных влияний: избыточной секреции ЛГ, аномально повышенному соотношению ЛГ/ФСГ, повышенному «опиоидергическому» [6][7] и пониженному дофаминергическому [8][9][10] тонусу в системе гипоталамус-гипофиз. Состояние может отягощаться и труднее поддаваться лечению при наличии сопутствующей гиперпролактинемии, субклинической или клинически выраженной недостаточности щитовидной железы. Такие сочетания встречаются у этих женщин значительно чаще, чем в общей популяции, что может говорить о полиэндокринной или полиэтиологической природе синдрома Штейна-Левенталя.
Некоторые исследователи придают значение повышенному уровню простагландинов и других медиаторов воспаления в текальной ткани яичников и в фолликулярной жидкости у больных поликистозом яичников и считают, что в патогенезе синдрома поликистозных яичников может играть роль возникающее по невыясненным пока причинам «холодное», асептическое воспаление ткани яичников, перенесённые воспалительные заболевания женской половой сферы или аутоиммунные механизмы. Известно, что введение простагландина E1 в яичник или в питающий его сосуд вызывает у лабораторных крыс значительное повышение секреции андрогенов и эстрогенов тека-тканью яичника.
[править] Лечение
[править] История
Исторически самые первые попытки лечения синдрома поликистозных яичников состояли в оперативном вмешательстве — декапсуляции яичников или их частичной резекции с удалением наиболее пораженных кистозом участков ткани, или иссечении овариального ложа (ovarian wedge resection), или в аккуратном применении диатермии (нагревания) яичников. В ряде случаев такие операции приводили к успеху и позволяли восстановить фертильность женщины, а также добиться резкого снижения секреции андрогенов яичниками, нормализации менструального цикла и др. Однако оперативное вмешательство не всегда возможно, и не всегда приводило к успеху. Кроме того, возможны осложнения, например, формирование спаек. Поэтому специалисты искали консервативные, нехирургические методы лечения поликистоза яичников.
Традиционное консервативное лечение состояло в назначении антиандрогенов, эстрогенов, прогестинов с антиандрогенной активностью или их комбинации (например, в виде противозачаточных таблеток типа Диане-35). Такое лечение обычно позволяло нормализовать менструальный цикл, но обладало недостаточной эффективностью в отношении кожных проявлений (угри, сальность кожи, андроген-зависимая алопеция), не позволяло восстановить овуляцию и фертильность, и не устраняло сами причины поликистоза яичников (нарушения инсулиновой секреции и инсулин-чувствительности тканей, функции оси гипоталамус-гипофиз и др.). Более того, лечение эстрогенами, прогестинами и антиандрогенами часто сопровождалось дальнейшим увеличением веса пациенток, усугублением имеющихся проблем с углеводным обменом и щитовидной железой, гиперпролактинемией, депрессией.
Следующая попытка усовершенствовать методы лечения синдрома поликистозных яичников была предпринята с появлением в арсенале врачей антиэстрогенных препаратов — клостилбегита (кломифена цитрата) и тамоксифена. Применение кломифенцитрата или тамоксифена в середине цикла позволяло в примерно 30 % случаев успешно индуцировать овуляцию, восстановить фертильность женщин и добиться стабильного овуляторного менструального цикла без применения экзогенных гормонов (эстрогенов, прогестинов и антиандрогенов). Однако эффективность клостилбегита и тамоксифена в отношении остальных симптомов поликистоза яичников, в частности, проявлений гиперандрогении, оказалась ограниченной. Эффективность комбинированной терапии (эстрогены и прогестины либо антиандрогены по циклу, клостилбегит или тамоксифен в середине цикла) оказалась выше, но тоже недостаточной.
Попытки улучшить эффективность лечения женщин с синдромом поликистоза яичников путём коррекции достоверно имеющихся или предполагаемых сопутствующих эндокринных нарушений (коррекция сопутствуюшей гиперпролактинемии бромокриптином, сопутствующей субклинической недостаточности щитовидной железы назначением тиреоидных гормонов, подавление гиперсекреции андрогенов надпочечниками с помощью назначения небольших доз дексаметазона) оказались отчасти успешными, но успех был индивидуален и недостаточно постоянен и предсказуем.
Реальные сдвиги в эффективности лечения поликистоза яичников произошли тогда, когда удалось глубже проникнуть в понимание патогенеза поликистоза яичников и когда стали придавать основное, первостепенное значение в развитии этого состояния гиперсекреции инсулина и патологической инсулинорезистентности тканей при сохранной инсулинчувствительности яичников. С этого времени для лечения поликистоза яичников стали широко применять в качестве препаратов первой линии препараты, нормализующие чувствительность тканей к инсулину и понижающие секрецию инсулина — метформин, глитазоны (пиоглитазон, розиглитазон). Такой подход оказался очень успешным — у 80 % женщин с поликистозом яичников на монотерапии метформином или одним из глитазонов спонтанно восстанавливалась овуляция, нормализовывался менструальный цикл, снижалась секреция андрогенов яичниками и исчезали либо уменьшались симптомы гиперандрогении, снижался вес тела, нормализовывался углеводный обмен, улучшалось психическое состояние. Большинство этих женщин затем смогли выносить и родить здоровых детей.
Ещё более высокий процент успеха, превышающий 90 %, дала комбинированная терапия — сочетание метформина или глитазонов с уже ранее известными методами (эстрогенами, антиандрогенами и прогестинами, и/или с антиэстрогенами в середине цикла и/или, возможно, коррекцией сопутствующих нарушений секреции пролактина, гормонов щитовидной железы, надпочечниковых андрогенов). Введение в практику гинекологов-эндокринологов такого комбинированного подхода к лечению поликистоза яичников позволило почти полностью исключить, кроме редких полирезистентных случаев, необходимость в хирургическом вмешательстве по поводу поликистоза яичников, а также сделать значительно более редкой необходимость в индукции овуляции с помощью гонадотропинов и в искусственном оплодотворении женщин с поликистозом яичников.
Лечение Антай
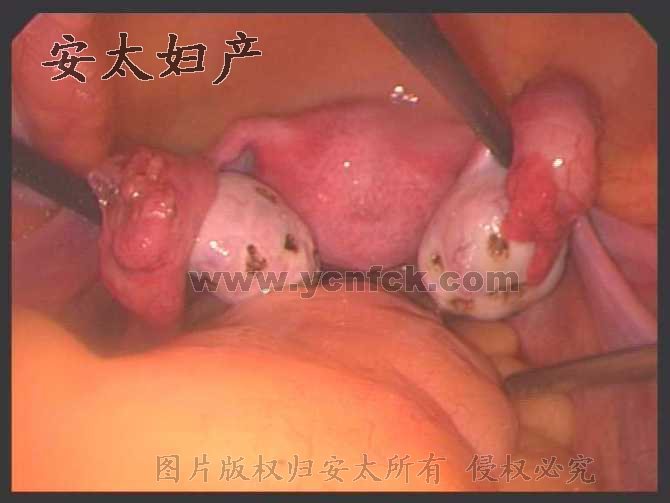
Синдром поликистозных яичников (СПКЯ), в главном Гиперандрогения и препятствие овуляции, в качестве дополнения расстройство метаболизма глюкозы и липидов. Может быть разделен на более десять типов, клиническое проявление различное: например бесплодие, аборт, растройство менструации, ожирение, гирсутизм, акне, эмоциональная лабильность и так далее. Доктор Чэнь Фэнлинь от больницы Антай обнаружил, что причина данного заболевания является гетеротопией половых желез, значит, что в дифферецированный период на яичнике остались ткани яичка (овотестис), мы под лапароскопией снимать ткань яичка и трансгенные части, в сочетании с регулированием препаратов, чудодейственность! Терапия после заключения гарантийного контракта, без беременности за 2 года, полный возврат оплат. Обычно растройство менструации вызвано препятствием овуляции, ни в коем случае не запутается использование гормонов или лекарства китайской травы. Чем раньше операция, тем лучше, так как не влияют на состояние ума и тела.
СПКЯ по типу ожирения, при операции одновременно провести липосакцию + резекцию большого сальника, резкое снижение весов, быстрое восстановление фертильности. Ожирение является поверхностным появлением расстройства метаболизма глюкозы и липидов, в жирах содержаются большое количество гормонов, если не можно своевременно аспирацированы, то эндокринной баланс трудно восстановлен.
Join the Forum discussion on this post
Пойск
Недавние статьи
- Скопление жидкости в малом тазу будет ли вызывать к бесплодию?
- Ключи лечения бесплодия
- Можно ли вылечить бесплодие?
- Симптомы бесплодия у женщин
- особое внимание
- Синдром поликистоза яичников(СПКЯ)
- Симптомы бесплодия у женщин
- хочешь ли видеть вашего ребенка перед родами
- внимание женщинам
- Дисфункция эндокринных систем
- удачные истории бесплодия
- Бесплодие из-за проблем яичников
- рождение в воде
- Полная фигура будет ли вызывать бесплодие?
- Иммунное бесплодие